پسوریازیس (Psoriasis) یک بیماری خودایمنی مزمن است که سیستم ایمنی بدن به اشتباه به سلولهای سالم پوست حمله میکند. این حملهها باعث تحریک تولید سریع سلولهای پوست میشود که منجر به تجمع آنها در سطح پوست و ایجاد لکههای قرمز و پوستهپوسته میشود. معمولاً این پوستهها نقرهای رنگ هستند و در نواحی خاصی از بدن، مانند آرنجها، زانوها، پوست سر و کمر دیده میشوند. در واقع، پسوریازیس بیماریای است که باعث تغییر در روند طبیعی تجدید سلولهای پوست میشود. این تغییر موجب ایجاد سلولهای جدیدی میشود که در زمانی بسیار سریعتر از حد معمول، سطح پوست را پوشش میدهند. این وضعیت میتواند به شدت روی ظاهر پوست تأثیر بگذارد و علاوه بر جنبههای جسمی، جنبههای روانی و اجتماعی نیز به وجود آورد.
علل پسوریازیس
پسوریازیس یک بیماری پیچیده است که چندین عامل مختلف میتواند در ایجاد و تشدید آن نقش داشته باشد. مهمترین علل آن عبارتند از:
1. عوامل ژنتیکی
پسوریازیس یک بیماری که معمولاً در خانوادهها مشاهده میشود، به این معنی که اگر یکی از والدین یا دیگر اعضای نزدیک خانواده شما به این بیماری مبتلا باشد، احتمال اینکه شما هم به آن مبتلا شوید، بیشتر است. تحقیقات نشان داده است که تا ۳۰ درصد از افراد مبتلا به پسوریازیس دارای سابقه خانوادگی این بیماری هستند. این نشاندهنده نقش ژنتیک در توسعه بیماری است. ژنهایی که مرتبط با عملکرد سیستم ایمنی بدن هستند، ممکن است به بدن شما اطلاعات اشتباهی بدهند و باعث تحریک سیستم ایمنی برای حمله به پوست شوند.
2. عوامل ایمنی و التهابی
پسوریازیس نتیجه واکنش اشتباه سیستم ایمنی بدن است که به سلولهای پوست حمله میکند. معمولاً، سلولهای پوست به تدریج از لایههای عمیق به سطح پوست حرکت میکنند و پس از مدتی از بین میروند. اما در پسوریازیس، این فرآیند به طور غیرطبیعی سریعتر انجام میشود و این باعث میشود که سلولهای جدید پیش از آنکه سلولهای قدیمی از پوست جدا شوند، به سطح بیایند. این تجمع سلولهای جدید باعث ایجاد پوستهپوسته شدن و التهاب در سطح پوست میشود.
3. عوامل محیطی
عوامل مختلف محیطی مانند استرس، تغییرات آب و هوا، عفونتها و مصرف برخی داروها میتوانند موجب بروز یا تشدید پسوریازیس شوند. استرس روانی یکی از عوامل اصلی است که میتواند شدت بیماری را افزایش دهد. به همین دلیل، افراد مبتلا به پسوریازیس باید استرس خود را مدیریت کنند. شرایط آب و هوایی سرد و خشک نیز میتواند پوست را خشک کرده و علائم پسوریازیس را تشدید کند. همچنین، برخی از عفونتها مانند گلودرد میتوانند باعث شروع بیماری شوند.
علائم پسوریازیس
پسوریازیس ممکن است علائم مختلفی داشته باشد که از فردی به فرد دیگر متفاوت است. برخی از این علائم عبارتند از:
1. لکه های قرمز با پوسته های نقره ای
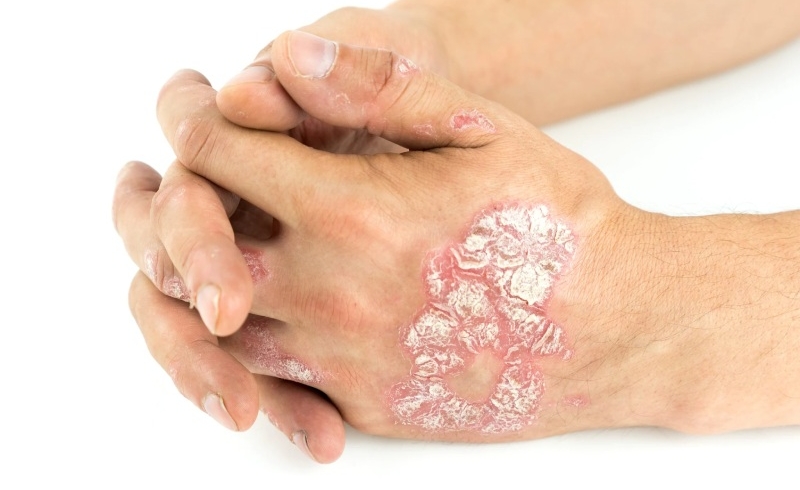
یکی از رایجترین علائم پسوریازیس، ظهور لکههای قرمز رنگ با پوستههای نقرهای یا سفید روی پوست است. این لکهها معمولاً در نواحی خاصی از بدن مانند آرنجها، زانوها، پوست سر و کمر دیده میشوند. این لکهها معمولاً به شکل برجسته و مشخص هستند و به راحتی از سایر قسمتهای پوست متمایز میشوند. پوستههای نقرهای معمولاً در این نواحی تجمع مییابند و پوست ممکن است به صورت خشک و شکننده درآید.
2. خشکی و ترک های پوست
پوست در مناطق مبتلا به پسوریازیس میتواند خشک و ترکخورده شود. این ترکها میتوانند دردناک باشند و ممکن است خونریزی کنند. در برخی از افراد، پوست ممکن است آنقدر خشک شود که به راحتی از بین برود، که میتواند به عفونتهای ثانویه منجر شود.
3. تغییرات ناخن ها
پسوریازیس میتواند بر ناخنها تأثیر بگذارد و موجب تغییر در رنگ، شکل و ضخامت آنها شود. در بسیاری از موارد، این تغییرات به صورت حفرههای کوچکی در سطح ناخن یا ناخنهای دندانهدار (همچنین به نام “ناخنهای پسوریاتیک” شناخته میشود) بروز میکند. این تغییرات ممکن است از نظر ظاهری ناخوشایند باشند و بر عملکرد ناخن تأثیر بگذارند.
4. التهاب مفاصل
آرتریت پسوریاتیک نوعی از التهاب مفاصل است که در برخی از افراد مبتلا به پسوریازیس دیده میشود. این بیماری میتواند باعث درد، تورم و محدودیت حرکت در مفاصل شود. در حالی که آرتریت پسوریاتیک ممکن است تنها در بخش کوچکی از بدن رخ دهد، در موارد شدیدتر میتواند بر تمام بدن تأثیر بگذارد و کیفیت زندگی فرد را تحت تأثیر قرار دهد.
انواع پسوریازیس
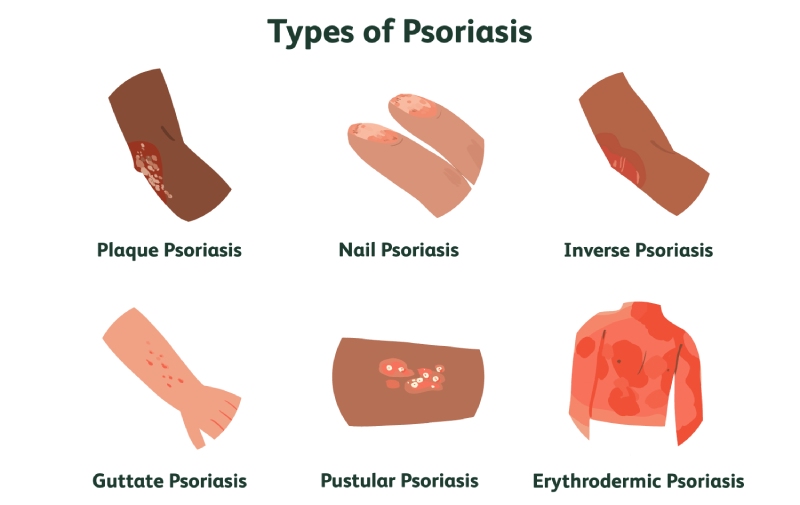
پسوریازیس میتواند به شکلهای مختلفی در افراد ظاهر شود. هر نوع پسوریازیس ویژگیها و علائم خاص خود را دارد و میتواند بر روی بخشهای مختلف بدن تأثیر بگذارد. درک انواع مختلف پسوریازیس میتواند به پزشکان و بیماران کمک کند تا درمانهای مؤثرتری را برای هر نوع بیماری انتخاب کنند. در ادامه، به انواع مختلف پسوریازیس و ویژگیهای هر یک از آنها میپردازیم.
1. پسوریازیس پلاکی (Plaque Psoriasis)
پسوریازیس پلاکی، رایجترین نوع پسوریازیس است و تقریباً ۸۰٪ از بیماران مبتلا به پسوریازیس، این نوع را تجربه میکنند. در این نوع، پوست به صورت لکههای قرمز و ملتهب ظاهر میشود که معمولاً با پوستههای نقرهای رنگ پوشیده شدهاند. این لکهها معمولاً در نواحی از بدن مانند آرنجها، زانوها، کمر و پوست سر مشاهده میشوند. این نوع پسوریازیس میتواند بسیار دردناک و خارشدار باشد.
2. پسوریازیس قطره ای (Guttate Psoriasis)
پسوریازیس قطرهای به شکل قطرات کوچک قرمز و پوستهپوسته در سطح پوست ظاهر میشود. این نوع معمولاً در کودکان و نوجوانان بیشتر مشاهده میشود و ممکن است پس از عفونتهای ویروسی مانند گلودرد استرپتوکوکی بروز کند. برخلاف پسوریازیس پلاکی، این نوع به طور معمول لکههای بزرگتر ایجاد نمیکند، بلکه لکههای ریز و کوچک که به شکل قطرات پراکندهاند، در بدن پخش میشوند.
3. پسوریازیس معکوس (Inverse Psoriasis)
پسوریازیس معکوس به شکل لکههای قرمز و نازک در نواحی بدن که دارای چینهای پوستی است، مانند زیر بغل، کشاله ران، نواحی تناسلی و زیر سینهها، مشاهده میشود. این نوع پسوریازیس معمولاً کمتر از سایر انواع دیده میشود و به دلیل شرایط خاص پوست در این مناطق، ممکن است التهاب و قرمزی بیشتر از سایر نواحی پوست باشد. در این نوع، پوستهپوسته شدن کمتر است، اما التهاب بیشتر نمایان میشود.
4. پسوریازیس اریترو درمیک (Erythrodermic Psoriasis)
پسوریازیس اریترو درمیک نوعی نادر و شدید است که با التهاب گسترده و پوستهپوسته شدن وسیع پوست همراه است. این نوع معمولاً به صورت پوشش وسیعی از پوست قرمز و متورم با پوستههای نقرهای ضخیم ظاهر میشود. پسوریازیس اریترو درمیک میتواند به سرعت پیشرفت کند و در صورت عدم درمان، ممکن است به مشکلات جدی مانند تب، سرگیجه و مشکلات قلبی منجر شود. این نوع از پسوریازیس نیاز به درمان فوری و تخصصی دارد.
5. پسوریازیس پالموپلانتار (Palmoplantar Psoriasis)
پسوریازیس پالموپلانتار به ویژه در نواحی کف دستها و کف پاها ظاهر میشود و معمولاً با علائمی مانند التهاب، قرمزی و پوستهپوسته شدن همراه است. این نوع میتواند بسیار دردناک باشد و بر فعالیتهای روزمره افراد تأثیر منفی بگذارد، زیرا انجام کارهایی مانند راه رفتن و استفاده از دستها را دشوار میکند. در این نوع، پوست به صورت ضخیم و سخت در میآید و ممکن است به راحتی شکسته شود.
6. پسوریازیس ناخنی (Nail Psoriasis)
در پسوریازیس ناخنی، تغییرات در ناخنها مشاهده میشود. این تغییرات ممکن است شامل حفرههای کوچک، تغییر رنگ ناخن، ضخامت غیرطبیعی یا حتی کنده شدن ناخن از بستر خود باشد. این نوع پسوریازیس بیشتر در افراد مبتلا به پسوریازیس پلاکی مشاهده میشود و ممکن است باعث درد و ناراحتی در ناخنها شود.
7. آرتریت پسوریاتیک (Psoriatic Arthritis)
اگرچه آرتریت پسوریاتیک به خودی خود یک بیماری مفصلی است، اما در افراد مبتلا به پسوریازیس، التهاب مفاصل میتواند همراه با علائم پوستی پسوریازیس باشد. این بیماری باعث درد، تورم و محدودیت حرکت در مفاصل میشود و میتواند بر کیفیت زندگی افراد مبتلا تأثیر زیادی بگذارد. آرتریت پسوریاتیک معمولاً در افرادی که پسوریازیس دارند، شایع است و ممکن است به صورت زودهنگام یا پس از چند سال از بروز علائم پوستی ظاهر شود.
درمان پسوریازیس
در حال حاضر، پسوریازیس هیچ درمان قطعی ندارد، اما با استفاده از درمانهای مختلف میتوان به کنترل علائم و بهبود وضعیت پوست کمک کرد. درمانها ممکن است به صورت موضعی، سیستمیک یا ترکیبی از این دو باشند.
1. درمان های موضعی
در درمانهای موضعی، داروها به طور مستقیم روی پوست اعمال میشوند. این درمانها شامل کرمها، پمادها، و محلولهای مختلف هستند که معمولاً برای کاهش التهاب، پوستهپوسته شدن و سایر علائم به کار میروند. برخی از داروهای موضعی شامل:
- کورتیکواستروئیدها: این داروها معمولاً برای کاهش التهاب و قرمزی پوست تجویز میشوند.
- ویتامین D3: این دارو میتواند به کاهش تولید سلولهای پوست کمک کند.
- تار ذغال: این دارو برای کاهش پوستهپوسته شدن و التهاب پوست استفاده میشود.
2. درمان های سیستمیک
در صورتی که پسوریازیس به شدت پیشرفت کرده باشد و درمانهای موضعی تأثیر چندانی نداشته باشند، درمانهای سیستمیک تجویز میشوند. این درمانها شامل داروهایی هستند که به طور داخلی مصرف میشوند و به تنظیم سیستم ایمنی بدن کمک میکنند. داروهایی مانند:
- متوترکسات: این دارو برای کاهش التهاب و تولید سلولهای پوستی به کار میرود.
- سیکلوسپورین: این دارو میتواند سیستم ایمنی بدن را سرکوب کرده و به کاهش التهاب پوست کمک کند.
- داروهای بیولوژیک: این داروها به طور خاص به پروتئینها و مسیرهای ایمنی بدن هدفگیری میکنند و در درمان پسوریازیس شدید مؤثرند.
3. درمان نور درمانی
درمان نور درمانی شامل استفاده از اشعههای ماورای بنفش (UV) برای کاهش التهاب و سرعت تولید سلولهای پوستی است. این درمان معمولاً برای افرادی که به درمانهای دارویی پاسخ نمیدهند استفاده میشود. به این درمان فتوتراپی یا نور درمانی گفته میشود.
4. تغییرات سبک زندگی
تغییرات سبک زندگی میتوانند در کاهش شدت علائم پسوریازیس مؤثر باشند. این تغییرات شامل:
- مدیریت استرس: استرس میتواند عامل اصلی تشدید پسوریازیس باشد، بنابراین یادگیری روشهای مدیریت استرس، مانند مدیتیشن یا یوگا، میتواند مفید باشد.
- رژیم غذایی سالم: مصرف مواد غذایی ضدالتهابی و پرهیز از غذاهای فرآوریشده و چرب میتواند کمککننده باشد.
- مرطوب نگهداشتن پوست: استفاده از مرطوبکنندهها برای جلوگیری از خشکی و ترک خوردن پوست توصیه میشود.
نتیجه گیری
پسوریازیس یک بیماری مزمن است که به دلیل عوامل مختلفی از جمله ژنتیک، سیستم ایمنی بدن و عوامل محیطی بروز میکند. این بیماری میتواند تأثیرات زیادی بر کیفیت زندگی فرد داشته باشد. هرچند که درمان قطعی برای آن وجود ندارد، روشهای مختلفی برای مدیریت علائم و کاهش شدت بیماری وجود دارد که میتواند کیفیت زندگی بیماران را بهبود بخشد.







نظر شما در مورد این مطلب چیه؟
ارسال دیدگاه